ଚିକିତ୍ସାର ଫଳାଫଳ ଫ୍ରାକଚର ବ୍ଲକକୁ ଶରୀରଗତ ପୁନଃସ୍ଥାପନ, ଫ୍ରାକଚରର ଦୃଢ଼ ସ୍ଥିରୀକରଣ, ଭଲ ନରମ ଟିସୁ କଭରେଜ୍ ସଂରକ୍ଷଣ ଏବଂ ପ୍ରାରମ୍ଭିକ କାର୍ଯ୍ୟକ୍ଷମ ବ୍ୟାୟାମ ଉପରେ ନିର୍ଭର କରେ।
ଶରୀର ଗଠନ
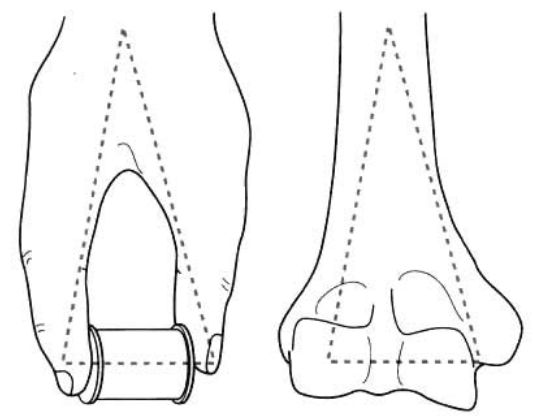
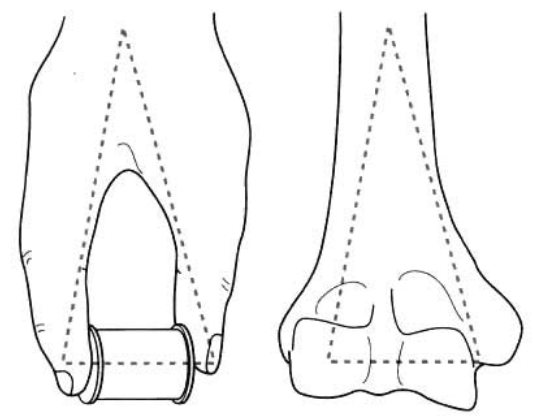
ଦିଦୂରସ୍ଥ ହ୍ୟୁମର୍ସଏକ ମଧ୍ୟସ୍ଥ ସ୍ତମ୍ଭ ଏବଂ ଏକ ପାର୍ଶ୍ଵସ୍ଥ ସ୍ତମ୍ଭରେ ବିଭକ୍ତ (ଚିତ୍ର 1)।
ଚିତ୍ର ୧: ଦୂରବର୍ତ୍ତୀ ହ୍ୟୁମରସ୍ରେ ଏକ ମଧ୍ୟବର୍ତ୍ତୀ ଏବଂ ପାର୍ଶ୍ୱବର୍ତ୍ତୀ ସ୍ତମ୍ଭ ଥାଏ।
ମଧ୍ୟସ୍ଥ ସ୍ତମ୍ଭରେ ହ୍ୟୁମେରାଲ୍ ଏପିଫାଇସିସ୍ର ମଧ୍ୟସ୍ଥ ଅଂଶ, ହ୍ୟୁମେରସ୍ର ମଧ୍ୟସ୍ଥ ଏପିକଣ୍ଡାଇଲ୍ ଏବଂ ହ୍ୟୁମେରାଲ୍ ଗ୍ଲାଇଡ୍ ସମେତ ମଧ୍ୟସ୍ଥ ହ୍ୟୁମେରାଲ୍ କଣ୍ଡାଇଲ୍ ଅନ୍ତର୍ଭୁକ୍ତ।
ପାର୍ଶ୍ଵସ୍ଥ ସ୍ତମ୍ଭରେ ହ୍ୟୁମେରାଲ୍ ଏପିଫାଇସିସ୍ର ପାର୍ଶ୍ଵସ୍ଥ ଅଂଶ, ହ୍ୟୁମେରସ୍ର ବାହ୍ୟ ଏପିକଣ୍ଡାଇଲ୍ ଏବଂ ହ୍ୟୁମେରାଲ୍ ଟ୍ୟୁବୋରୋସିଟି ସମେତ ହ୍ୟୁମେରସ୍ର ବାହ୍ୟ କଣ୍ଡାଇଲ୍ ଅନ୍ତର୍ଭୁକ୍ତ।
ଦୁଇଟି ପାର୍ଶ୍ଵସ୍ଥ ସ୍ତମ୍ଭ ମଧ୍ୟରେ ପୂର୍ବ କରୋନଏଡ୍ ଫୋସା ଏବଂ ପଛ ହ୍ୟୁମେରାଲ୍ ଫୋସା ଅଛି।
ଆଘାତ ପ୍ରକ୍ରିୟା
ଅଧିକାଂଶ ସମୟରେ ଉଚ୍ଚ ସ୍ଥାନରୁ ପଡ଼ିଯିବା ଯୋଗୁଁ ହ୍ୟୁମରସର ସୁପ୍ରାକୋଣ୍ଡିଲାର ଫ୍ରାକ୍ଚର ହୁଏ।
କମ୍ ବୟସର ରୋଗୀମାନେ ଯେଉଁଠାରେ ଆର୍ଟିକ୍ୟୁଲାର ଫ୍ରାକ୍ଚର ହୁଏ, ସେମାନେ ଅଧିକାଂଶ ସମୟରେ ଉଚ୍ଚ-ଶକ୍ତିଯୁକ୍ତ ହିଂସାତ୍ମକ ଆଘାତ ଯୋଗୁଁ ହୁଅନ୍ତି, କିନ୍ତୁ ବୟସ୍କ ରୋଗୀମାନେ ଅଷ୍ଟିଓପୋରୋସିସ୍ ଯୋଗୁଁ କମ୍-ଶକ୍ତିଯୁକ୍ତ ହିଂସାତ୍ମକ ଆଘାତ ଯୋଗୁଁ ଆର୍ଟିକ୍ୟୁଲାର ଫ୍ରାକ୍ଚର ପାଇପାରନ୍ତି।
ଟାଇପିଂ
(କ) ସୁପ୍ରାକୋଣ୍ଡିଲାର ଫ୍ରାକ୍ଚର, କଣ୍ଡିଲାର ଫ୍ରାକ୍ଚର ଏବଂ ଇଣ୍ଟରକଣ୍ଡିଲାର ଫ୍ରାକ୍ଚର ଅଛି।
(ଖ) ହ୍ୟୁମରସର ସୁପ୍ରାକୋଣ୍ଡିଲାର ଭଙ୍ଗା: ଭଙ୍ଗା ସ୍ଥାନଟି ହକ୍ସ ଫୋସାର ଉପରେ ଅବସ୍ଥିତ।
(ଗ) ହ୍ୟୁମେରାଲ୍ କଣ୍ଡିଲାର୍ ଫ୍ରାକ୍ଚର: ଫ୍ରାକ୍ଚର ସ୍ଥାନଟି ହକ୍ସ୍ ଫୋସାରେ ଅବସ୍ଥିତ।
(ଘ) ହ୍ୟୁମରସର ଇଣ୍ଟରକଣ୍ଡିଲାର ଫ୍ରାକ୍ଚର: ହ୍ୟୁମରସର ଦୂରବର୍ତ୍ତୀ ଦୁଇଟି କଣ୍ଡାଇଲ ମଧ୍ୟରେ ଭଙ୍ଗା ସ୍ଥାନ ଅବସ୍ଥିତ।
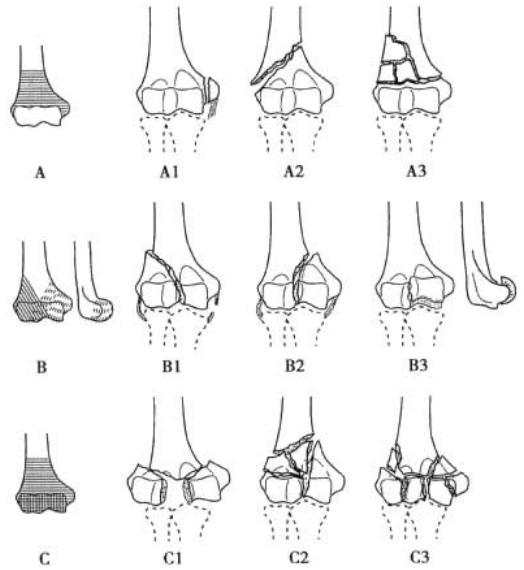
ଚିତ୍ର 2 AO ଟାଇପିଂ
AO ହ୍ୟୁମେରାଲ୍ ଫ୍ରାକ୍ଚର ଟାଇପିଂ (ଚିତ୍ର 2)
ପ୍ରକାର A: ଅତିରିକ୍ତ-ଆର୍ଟିକଲାର୍ ଫ୍ରାକ୍ଚର।
ପ୍ରକାର B: ଆର୍ଟିକୁଲାର ପୃଷ୍ଠ ଜଡିତ ଫ୍ରାକ୍ଚର (ଏକକ-ସ୍ତମ୍ଭ ଫ୍ରାକ୍ଚର)।
ପ୍ରକାର C: ହ୍ୟୁମେରାଲ ଷ୍ଟେମ୍ (ବାଇକୋଲମନାର୍ ଫ୍ରାକ୍ଚର) ରୁ ଦୂରବର୍ତ୍ତୀ ହ୍ୟୁମେରସର ଆର୍ଟିକୁଲାର ପୃଷ୍ଠର ସମ୍ପୂର୍ଣ୍ଣ ପୃଥକୀକରଣ।
ପ୍ରତ୍ୟେକ ପ୍ରକାରକୁ ଆହୁରି 3ଟି ଉପପ୍ରକାରରେ ବିଭକ୍ତ କରାଯାଇଛି ଯାହାର ହ୍ରାସର ପରିମାଣ ସେହି କ୍ରମରେ ବୃଦ୍ଧି ପାଉଛି।
ଚିତ୍ର୩ ରାଇଜବରୋ-ରାଡିନ୍ ଟାଇପିଂ
ହ୍ୟୁମରସର ଇଣ୍ଟରକଣ୍ଡିଲାର ଫ୍ରାକ୍ଚରର ରାଇଜବରୋ-ରାଡିନ୍ ଟାଇପିଂ (ସମସ୍ତ ପ୍ରକାରରେ ହ୍ୟୁମରସର ସୁପ୍ରାକଣ୍ଡିଲାର ଅଂଶ ଅନ୍ତର୍ଭୁକ୍ତ)
ପ୍ରକାର I: ହ୍ୟୁମେରାଲ୍ ଟ୍ୟୁବୋରୋସିଟି ଏବଂ ଟାଲସ୍ ମଧ୍ୟରେ ବିସ୍ଥାପନ ବିନା ଫ୍ରାକ୍ଚର।
ପ୍ରକାର II: ଘୂର୍ଣ୍ଣନ ବିକୃତି ବିନା କଣ୍ଡାଇଲର ଭଙ୍ଗା ପରିମାଣର ବିସ୍ଥାପନ ସହିତ ହ୍ୟୁମରସର ଆନ୍ତଃକଣ୍ଡିଲାର ଭଙ୍ଗା।
ପ୍ରକାର III: ଘୂର୍ଣ୍ଣନ ବିକୃତି ସହିତ କଣ୍ଡାଇଲର ଭଙ୍ଗା ଖଣ୍ଡର ବିସ୍ଥାପନ ସହିତ ହ୍ୟୁମରସର ଆନ୍ତଃକଣ୍ଡିଲାର ଭଙ୍ଗା।
ପ୍ରକାର IV: ଗୋଟିଏ କିମ୍ବା ଉଭୟ କଣ୍ଡାଇଲର ଆର୍ଟିକୁଲାର ପୃଷ୍ଠର ଗୁରୁତର ସଂକୁଚିତ ଭଙ୍ଗା (ଚିତ୍ର 3)।
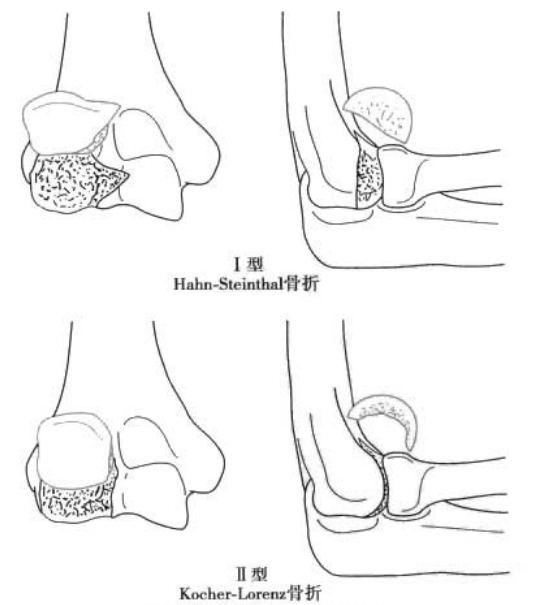
ଚିତ୍ର ୪ ପ୍ରକାର I ହ୍ୟୁମେରାଲ୍ ଟ୍ୟୁବୋରୋସିଟି ଫ୍ରାକ୍ଚର
ଚିତ୍ର 5 ହ୍ୟୁମେରାଲ୍ ଟ୍ୟୁବୋରୋସିଟି ଫ୍ରାକ୍ଚର ଷ୍ଟେଜିଂ
ହ୍ୟୁମେରାଲ୍ ଟ୍ୟୁବୋରୋସିଟିର ଫ୍ରାକ୍ଚର: ଦୂରବର୍ତ୍ତୀ ହ୍ୟୁମେରସର ସିୟର ଆଘାତ
ପ୍ରକାର I: ହ୍ୟୁମେରାଲ ଟାଲସର ପାର୍ଶ୍ଵିକ ଧାର ସମେତ ସମଗ୍ର ହ୍ୟୁମେରାଲ ଟ୍ୟୁବୋରୋସିଟିର ଭଙ୍ଗା (ହାନ-ଷ୍ଟେନଥାଲ ଭଙ୍ଗା) (ଚିତ୍ର 4)।
ପ୍ରକାର II: ହ୍ୟୁମେରାଲ ଟ୍ୟୁବୋରୋସିଟିର ଆର୍ଟିକୁଲାର କାର୍ଟିଲେଜର ସବକଣ୍ଡ୍ରାଲ ଫ୍ରାକ୍ଚର (କୋଚର-ଲୋରେଞ୍ଜ ଫ୍ରାକ୍ଚର)।
ପ୍ରକାର III: ହ୍ୟୁମେରାଲ୍ ଟ୍ୟୁବୋରୋସିଟିର କମ୍ନିୟୁଟେଡ୍ ଫ୍ରାକ୍ଚର (ଚିତ୍ର 5)।
ଅସ୍ତ୍ରୋପଚାର ବିନା ଚିକିତ୍ସା
ଡିଷ୍ଟାଲ୍ ହ୍ୟୁମେରାଲ୍ ଫ୍ରାକ୍ଚର ପାଇଁ ଅସ୍ତ୍ରୋପଚାରିକ ଚିକିତ୍ସା ପଦ୍ଧତିଗୁଡ଼ିକର ଏକ ସୀମିତ ଭୂମିକା ଅଛି। ଅସ୍ତ୍ରୋପଚାରିକ ଚିକିତ୍ସାର ଲକ୍ଷ୍ୟ ହେଉଛି: ସନ୍ଧି କଠିନତାକୁ ଏଡାଇବା ପାଇଁ ପ୍ରାରମ୍ଭିକ ସନ୍ଧି ଗତିବିଧି; ବୟସ୍କ ରୋଗୀ, ଯେଉଁମାନେ ପ୍ରାୟତଃ ବହୁବିଧ ଯୌଗିକ ରୋଗରେ ପୀଡିତ, ସେମାନଙ୍କୁ 2-3 ସପ୍ତାହ ପାଇଁ କହୁଣୀ ସନ୍ଧିକୁ 60° ବାଙ୍କଣରେ ସ୍ପ୍ଲିଂ କରିବାର ଏକ ସରଳ ପଦ୍ଧତି ସହିତ ଚିକିତ୍ସା କରାଯିବା ଉଚିତ, ତା'ପରେ ହାଲୁକା କାର୍ଯ୍ୟକଳାପ କରାଯିବା ଉଚିତ।
ଶଲ୍ୟଚିକିତ୍ସା ଚିକିତ୍ସା
ଚିକିତ୍ସାର ଲକ୍ଷ୍ୟ ହେଉଛି ସନ୍ଧିର ଯନ୍ତ୍ରଣାମୁକ୍ତ କାର୍ଯ୍ୟକ୍ଷମ ପରିସରକୁ ପୁନଃସ୍ଥାପିତ କରିବା (କହୁଣୀର 30° ପ୍ରସାରଣ, କହୁଣୀର 130° ବଙ୍କା, ଆଗ ଏବଂ ପଛ ଘୂର୍ଣ୍ଣନ 50°); ଫ୍ରାକଚରର ଦୃଢ଼ ଏବଂ ସ୍ଥିର ଆଭ୍ୟନ୍ତରୀଣ ସ୍ଥିରତା ଚର୍ମ କ୍ଷତ ସୁସ୍ଥ ହେବା ପରେ କାର୍ଯ୍ୟକ୍ଷମ କହୁଣୀ ବ୍ୟାୟାମ ଆରମ୍ଭ କରିବାକୁ ଅନୁମତି ଦିଏ; ଦୂରବର୍ତ୍ତୀ ହ୍ୟୁମର୍ସର ଡବଲ ପ୍ଲେଟ୍ ସ୍ଥିରତା ଅନ୍ତର୍ଭୁକ୍ତ: ମଧ୍ୟମା ଏବଂ ପଛ ପାର୍ଶ୍ଵସ୍ଥ ଡବଲ ପ୍ଲେଟ୍ ସ୍ଥିରତା, କିମ୍ବାମଧ୍ୟମା ଏବଂ ପାର୍ଶ୍ୱଡବଲ୍ ପ୍ଲେଟ୍ ସ୍ଥିରୀକରଣ।
ଶଲ୍ୟଚିକିତ୍ସା ପଦ୍ଧତି
(କ) ରୋଗୀକୁ ଉପର ପାର୍ଶ୍ୱ ସ୍ଥିତିରେ ରଖାଯାଏ ଏବଂ ପ୍ରଭାବିତ ଅଙ୍ଗ ତଳେ ଏକ ଲାଇନର ରଖାଯାଏ।
ଅସ୍ତ୍ରୋପଚାର ଭିତରର ମଧ୍ୟମା ଏବଂ ରେଡିଆଲ୍ ସ୍ନାୟୁର ଚିହ୍ନଟ ଏବଂ ସୁରକ୍ଷା।
ପଛ କହୁଣୀକୁ ଶଲ୍ୟଚିକିତ୍ସା ଦ୍ଵାରା ବଢ଼ାଯାଇପାରିବ: ଗଭୀର ଆର୍ଟିକୁଲାର ଫ୍ରାକ୍ଚରକୁ ପ୍ରକାଶ କରିବା ପାଇଁ ଅଲନାର୍ ହକ୍ ଅଷ୍ଟିଓଟୋମି କିମ୍ବା ଟ୍ରାଇସେପ୍ସ ପ୍ରତ୍ୟାହାର।
ଅଲନାର୍ ହକି ଅଷ୍ଟିଓଟୋମି: ପର୍ଯ୍ୟାପ୍ତ ଏକ୍ସପୋଜର, ବିଶେଷକରି ଆର୍ଟିକୁଲାର୍ ପୃଷ୍ଠର କମିନ୍ୟୁଟେଡ୍ ଫ୍ରାକ୍ଚର ପାଇଁ। ତଥାପି, ଅଷ୍ଟିଓଟୋମି ସ୍ଥାନରେ ପ୍ରାୟତଃ ଫ୍ରାକ୍ଚର ନନ୍-ୟୁନିଅନ୍ ହୁଏ। ଉନ୍ନତ ଅଲନାର୍ ହକି ଅଷ୍ଟିଓଟୋମି (ହେରିଂବୋନ୍ ଅଷ୍ଟିଓଟୋମି) ଏବଂ ଟ୍ରାନ୍ସଟେନ୍ସନ୍ ବ୍ୟାଣ୍ଡ ତାର କିମ୍ବା ପ୍ଲେଟ୍ ଫିକ୍ସେସନ୍ ସହିତ ଫ୍ରାକ୍ଚର ନନ୍-ୟୁନିଅନ୍ ହାର ଯଥେଷ୍ଟ ହ୍ରାସ ପାଇଛି।
ଟ୍ରାଇସେପ୍ସ ରିଟ୍ରାକ୍ସନ ଏକ୍ସପୋଜରକୁ ସନ୍ଧି କମ୍ୟୁନିସନ୍ ସହିତ ଦୂରବର୍ତ୍ତୀ ହ୍ୟୁମେରାଲ୍ ଟ୍ରାଇଫୋଲ୍ଡ ବ୍ଲକ୍ ଫ୍ରାକ୍ଚରରେ ପ୍ରୟୋଗ କରାଯାଇପାରିବ, ଏବଂ ହ୍ୟୁମେରାଲ୍ ସ୍ଲାଇଡର ବିସ୍ତାରିତ ଏକ୍ସପୋଜର ପ୍ରାୟ 1 ସେମିରେ ଅଲନାର୍ ହକ୍ ଟିପ୍ କାଟି ଏବଂ ପ୍ରକାଶ କରିପାରିବ।
ଏହା ଜଣାପଡିଛି ଯେ ପ୍ଲେଟଗୁଡ଼ିକୁ କେଉଁ ପ୍ରକାରର ଭଙ୍ଗାରେ ରଖିବା ଉଚିତ ତାହା ଉପରେ ନିର୍ଭର କରି ଦୁଇଟି ପ୍ଲେଟକୁ ଅର୍ଥୋଗୋନାଲ୍ କିମ୍ବା ସମାନ୍ତରାଳ ଭାବରେ ରଖାଯାଇପାରିବ।
ଆର୍ଟିକୁଲାର ପୃଷ୍ଠ ଭଙ୍ଗାକୁ ଏକ ସମତଳ ଆର୍ଟିକୁଲାର ପୃଷ୍ଠରେ ପୁନଃସ୍ଥାପିତ କରାଯିବା ଉଚିତ ଏବଂ ହ୍ୟୁମେରାଲ ଷ୍ଟେମରେ ସ୍ଥିର କରାଯିବା ଉଚିତ।
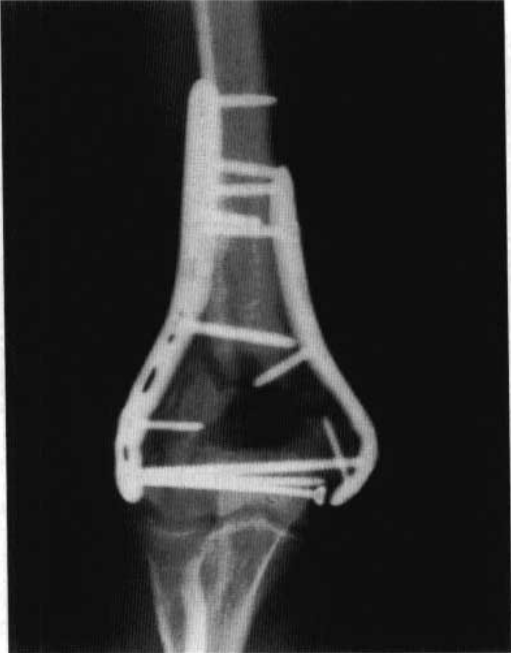
ଚିତ୍ର 6 କହୁଣୀ ଭଙ୍ଗାର ଅସ୍ତ୍ରୋପଚାର ପରବର୍ତ୍ତୀ ଆଭ୍ୟନ୍ତରୀଣ ସ୍ଥିରୀକରଣ
ଏକ K ତାର ପ୍ରୟୋଗ କରି ଫ୍ରାକଚର ବ୍ଲକକୁ ଅସ୍ଥାୟୀ ଭାବରେ ସ୍ଥିର କରାଯାଇଥିଲା, ଯାହା ପରେ 3.5 mm ପାୱାର କମ୍ପ୍ରେସନ ପ୍ଲେଟକୁ ଦୂରବର୍ତ୍ତୀ ହ୍ୟୁମରସର ପାର୍ଶ୍ଵସ୍ଥ ସ୍ତମ୍ଭ ପଛ ଆକୃତି ଅନୁଯାୟୀ ପ୍ଲେଟର ଆକାରରେ ସଜାଯାଇଥିଲା, ଏବଂ 3.5 mm ପୁନଃନିର୍ମାଣ ପ୍ଲେଟକୁ ମଧ୍ୟସ୍ଥ ସ୍ତମ୍ଭର ଆକାରରେ ସଜାଯାଇଥିଲା, ଯାହା ଦ୍ଵାରା ପ୍ଲେଟର ଉଭୟ ପାର୍ଶ୍ୱ ହାଡ଼ ପୃଷ୍ଠ ସହିତ ଫିଟ୍ ହେବ (ନୂତନ ଅଗ୍ରଗତି ଆକାର ପ୍ଲେଟ ପ୍ରକ୍ରିୟାକୁ ସରଳ କରିପାରିବ) (ଚିତ୍ର 6)।
ମେଡିଆଲ୍ ରୁ ପାର୍ଶ୍ଵକୁ ଚାପ ଦେଇ ଅଲ୍-ଥ୍ରେଡେଡ୍ କର୍ଟିକାଲ୍ ସ୍କ୍ରୁ ସାହାଯ୍ୟରେ ଆର୍ଟିକୁଲାର୍ ପୃଷ୍ଠ ଭଙ୍ଗା ଖଣ୍ଡକୁ ସଜାଡିବା ପାଇଁ ସତର୍କ ରୁହନ୍ତୁ।
ଫ୍ରାକଚରର ଅଣସଂଯୋଗକୁ ଏଡାଇବା ପାଇଁ ଏପିଫିସିସ୍-ହ୍ୟୁମରସ୍ ହଜାର ସ୍ଥାନାନ୍ତର ସ୍ଥାନ ଗୁରୁତ୍ୱପୂର୍ଣ୍ଣ।
ହାଡ଼ ତ୍ରୁଟି ସ୍ଥାନରେ ହାଡ଼ ଗ୍ରାଫ୍ଟ ଫିଲିଂ ଦେବା, ସଙ୍କୋଚନ ଭଙ୍ଗା ତ୍ରୁଟି ପୂରଣ କରିବା ପାଇଁ ଇଲିଆକ୍ କ୍ୟାନସେଲସ୍ ହାଡ଼ ଗ୍ରାଫ୍ଟ ପ୍ରୟୋଗ କରିବା: ମଧ୍ୟସ୍ଥ ସ୍ତମ୍ଭ, ଆର୍ଟିକୁଲାର୍ ପୃଷ୍ଠ ଏବଂ ପାର୍ଶ୍ଵ ସ୍ତମ୍ଭ, ଅକ୍ଷତ ପେରିଓଷ୍ଟେୟମ୍ ସହିତ ପାର୍ଶ୍ଵରେ କ୍ୟାନସେଲସ୍ ହାଡ଼କୁ ଗ୍ରାଫ୍ଟ କରିବା ଏବଂ ଏପିଫିସିସ୍ ରେ ସଙ୍କୋଚନ ହାଡ଼ ତ୍ରୁଟି।
ସ୍ଥିରୀକରଣର ମୁଖ୍ୟ ବିନ୍ଦୁଗୁଡ଼ିକୁ ମନେ ରଖନ୍ତୁ।
ସମାନ ସଂଖ୍ୟକ ଦୂରବର୍ତ୍ତୀ ଭଙ୍ଗା ଖଣ୍ଡର ସ୍ଥିରୀକରଣପେଚଯଥାସମ୍ଭବ।
ମଧ୍ୟଭାଗରୁ ପାର୍ଶ୍ଵବର୍ତ୍ତୀ ଭାବରେ କ୍ରସିଂ ସ୍କ୍ରୁ ସହିତ ଯଥାସମ୍ଭବ ଖଣ୍ଡ ଖଣ୍ଡ ଭଙ୍ଗା ଖଣ୍ଡଗୁଡ଼ିକୁ ସ୍ଥିର କରିବା।
ଦୂରସ୍ଥ ହ୍ୟୁମରସର ମଧ୍ୟ ଏବଂ ପାର୍ଶ୍ଵ ପାର୍ଶ୍ୱରେ ଷ୍ଟିଲ୍ ପ୍ଲେଟ୍ ରଖିବା ଉଚିତ।
ଚିକିତ୍ସା ବିକଳ୍ପଗୁଡ଼ିକ: ସମ୍ପୂର୍ଣ୍ଣ କହୁଣୀ ଆର୍ଥରୋପ୍ଲାଷ୍ଟି
ଗୁରୁତର କମିନ୍ୟୁଟେଡ୍ ଫ୍ରାକ୍ଚର କିମ୍ବା ଅଷ୍ଟିଓପୋରୋସିସ୍ ଥିବା ରୋଗୀଙ୍କ ପାଇଁ, କମ୍ ଚାହିଦା ଥିବା ରୋଗୀଙ୍କ ପରେ ଟୋଟାଲ କହଁର ଆର୍ଥରୋପ୍ଲାଷ୍ଟି କହୁଣୀ ସନ୍ଧି ଗତି ଏବଂ ହାତ କାର୍ଯ୍ୟକୁ ପୁନଃସ୍ଥାପିତ କରିପାରିବ; କହୁଣୀ ସନ୍ଧିର ଡିଜେନେରେଟିଭ୍ ପରିବର୍ତ୍ତନ ପାଇଁ ଶଲ୍ୟଚିକିତ୍ସା କୌଶଳ ଟୋଟାଲ ଆର୍ଥରୋପ୍ଲାଷ୍ଟି ସହିତ ସମାନ।
(୧) ପ୍ରକ୍ସିମାଲ ଫ୍ରାକ୍ଚର ଏକ୍ସଟେନ୍ସନ୍ ରୋକିବା ପାଇଁ ଏକ ଲମ୍ବା ଷ୍ଟେମ୍-ପ୍ରକାର ପ୍ରୋସ୍ଥେସିସ୍ ପ୍ରୟୋଗ।
(୨) ଶଲ୍ୟଚିକିତ୍ସାର ସାରାଂଶ।
(କ) ଏହି ପ୍ରକ୍ରିୟାଟି ପଛ ଏଲବୋ ପଦ୍ଧତି ବ୍ୟବହାର କରି କରାଯାଏ, ଯେଉଁଥିରେ ଦୂରବର୍ତ୍ତୀ ହ୍ୟୁମେରାଲ ଫ୍ରାକ୍ଚର ଇନ୍ସିସନ୍ ଏବଂ ଆଭ୍ୟନ୍ତରୀଣ ସ୍ଥିରୀକରଣ (ORIF) ପାଇଁ ବ୍ୟବହୃତ ପଦକ୍ଷେପଗୁଡ଼ିକ ସମାନ।
ଅଲନାର୍ ସ୍ନାୟୁର ପୂର୍ବବର୍ତ୍ତୀକରଣ।
ଖଣ୍ଡ ଖଣ୍ଡ ହାଡ଼ ବାହାର କରିବା ପାଇଁ ଟ୍ରାଇସେପ୍ସର ଉଭୟ ପାର୍ଶ୍ୱ ଦେଇ ପ୍ରବେଶ କରନ୍ତୁ (ମୁଖ୍ୟ ବିନ୍ଦୁ: ଅଲନାର୍ ହକ୍ ସ୍ଥାନରେ ଟ୍ରାଇସେପ୍ସର ଷ୍ଟପ୍ କାଟନ୍ତୁ ନାହିଁ)।
ହକ୍ ଫୋସା ସମେତ ସମ୍ପୂର୍ଣ୍ଣ ଦୂରବର୍ତ୍ତୀ ହ୍ୟୁମର୍ସକୁ କଢ଼ାଯାଇପାରିବ ଏବଂ ଏକ ପ୍ରୋସ୍ଥେସିସ୍ ଲଗାଯାଇପାରିବ, ଯାହା ଅତିରିକ୍ତ I ରୁ 2 ସେମି ଅପସାରଣ କଲେ କୌଣସି ଗୁରୁତ୍ୱପୂର୍ଣ୍ଣ ପରିଣାମ ଛାଡିବ ନାହିଁ।
ହ୍ୟୁମେରାଲ କଣ୍ଡାଇଲକୁ କାଟିବା ପରେ ହ୍ୟୁମେରାଲ ପ୍ରୋସ୍ଥେସିସ୍ ଫିଟିଂ ସମୟରେ ଟ୍ରାଇସେପ୍ସ ମାଂସପେଶୀର ଆଭ୍ୟନ୍ତରୀଣ ଟାଣର ସମାୟୋଜନ।
ଅଲନାର୍ ପ୍ରୋସ୍ଥେସିସ୍ ଉପାଦାନର ଏକ୍ସପୋଜର୍ ଏବଂ ସଂସ୍ଥାପନ ପାଇଁ ଉତ୍ତମ ପ୍ରବେଶ ପାଇଁ ପ୍ରୋକ୍ସିମାଲ ଅଲନାର୍ ଏମିନେନ୍ସର ଅଗ୍ରଭାଗକୁ ଛେଦନ (ଚିତ୍ର 7)।
ଚିତ୍ର ୭ କହୁଣୀ ଆର୍ଥ୍ରୋପ୍ଲାଷ୍ଟି
ଅସ୍ତ୍ରୋପଚାର ପରବର୍ତ୍ତୀ ଯତ୍ନ
ରୋଗୀର ଚର୍ମ କ୍ଷତ ସୁସ୍ଥ ହେବା ପରେ କହୁଣୀ ସନ୍ଧିର ପଛ ଭାଗର ଅସ୍ତ୍ରୋପଚାର ପରବର୍ତ୍ତୀ ସ୍ପ୍ଲିଣ୍ଟିଂ କାଢ଼ିଦିଆଯିବା ଉଚିତ, ଏବଂ ସହାୟତାରେ ସକ୍ରିୟ କାର୍ଯ୍ୟକ୍ଷମ ବ୍ୟାୟାମ ଆରମ୍ଭ କରାଯିବା ଉଚିତ; ଚର୍ମ କ୍ଷତ ସୁସ୍ଥ ହେବା ପାଇଁ ସମ୍ପୂର୍ଣ୍ଣ ସନ୍ଧି ପ୍ରତିସ୍ଥାପନ ପରେ କହୁଣୀ ସନ୍ଧିକୁ ଯଥେଷ୍ଟ ସମୟ ପାଇଁ ସ୍ଥିର କରାଯିବା ଉଚିତ (ଉତ୍ତମ ପ୍ରସାରଣ କାର୍ଯ୍ୟ ପାଇବା ପାଇଁ ଅସ୍ତ୍ରୋପଚାର ପରେ 2 ସପ୍ତାହ ପାଇଁ କହୁଣୀ ସନ୍ଧିକୁ ସିଧା ସ୍ଥିତିରେ ସ୍ଥିର କରାଯାଇପାରିବ); ଗତି ବ୍ୟାୟାମର ପରିସରକୁ ସହଜ କରିବା ପାଇଁ ଏକ ଅପସାରଣୀୟ ସ୍ଥିର ସ୍ପ୍ଲିଣ୍ଟ ବର୍ତ୍ତମାନ ସାଧାରଣତଃ କ୍ଲିନିକାଲୀ ବ୍ୟବହାର କରାଯାଏ ଯେତେବେଳେ ପ୍ରଭାବିତ ଅଙ୍ଗକୁ ଭଲ ଭାବରେ ସୁରକ୍ଷା ଦେବା ପାଇଁ ଏହାକୁ ବାରମ୍ବାର ଅପସାରଣ କରାଯାଇପାରିବ; ଚର୍ମ କ୍ଷତ ସମ୍ପୂର୍ଣ୍ଣ ସୁସ୍ଥ ହେବା ପରେ ସକ୍ରିୟ କାର୍ଯ୍ୟକ୍ଷମ ବ୍ୟାୟାମ ସାଧାରଣତଃ 6-8 ସପ୍ତାହ ପରେ ଆରମ୍ଭ କରାଯାଏ।
ଅସ୍ତ୍ରୋପଚାର ପରବର୍ତ୍ତୀ ଯତ୍ନ
ରୋଗୀର ଚର୍ମ କ୍ଷତ ସୁସ୍ଥ ହେବା ପରେ କହୁଣୀ ସନ୍ଧିର ପଛ ଭାଗର ଅସ୍ତ୍ରୋପଚାର ପରବର୍ତ୍ତୀ ସ୍ପ୍ଲିଣ୍ଟିଂ କାଢ଼ିଦିଆଯିବା ଉଚିତ, ଏବଂ ସହାୟତାରେ ସକ୍ରିୟ କାର୍ଯ୍ୟକ୍ଷମ ବ୍ୟାୟାମ ଆରମ୍ଭ କରାଯିବା ଉଚିତ; ଚର୍ମ କ୍ଷତ ସୁସ୍ଥ ହେବା ପାଇଁ ସମ୍ପୂର୍ଣ୍ଣ ସନ୍ଧି ପ୍ରତିସ୍ଥାପନ ପରେ କହୁଣୀ ସନ୍ଧିକୁ ଯଥେଷ୍ଟ ସମୟ ପାଇଁ ସ୍ଥିର କରାଯିବା ଉଚିତ (ଉତ୍ତମ ପ୍ରସାରଣ କାର୍ଯ୍ୟ ପାଇବା ପାଇଁ ଅସ୍ତ୍ରୋପଚାର ପରେ 2 ସପ୍ତାହ ପାଇଁ କହୁଣୀ ସନ୍ଧିକୁ ସିଧା ସ୍ଥିତିରେ ସ୍ଥିର କରାଯାଇପାରିବ); ଗତି ବ୍ୟାୟାମର ପରିସରକୁ ସହଜ କରିବା ପାଇଁ ଏକ ଅପସାରଣୀୟ ସ୍ଥିର ସ୍ପ୍ଲିଣ୍ଟ ବର୍ତ୍ତମାନ ସାଧାରଣତଃ କ୍ଲିନିକାଲୀ ବ୍ୟବହାର କରାଯାଏ ଯେତେବେଳେ ପ୍ରଭାବିତ ଅଙ୍ଗକୁ ଭଲ ଭାବରେ ସୁରକ୍ଷା ଦେବା ପାଇଁ ଏହାକୁ ବାରମ୍ବାର ଅପସାରଣ କରାଯାଇପାରିବ; ଚର୍ମ କ୍ଷତ ସମ୍ପୂର୍ଣ୍ଣ ସୁସ୍ଥ ହେବା ପରେ ସକ୍ରିୟ କାର୍ଯ୍ୟକ୍ଷମ ବ୍ୟାୟାମ ସାଧାରଣତଃ 6-8 ସପ୍ତାହ ପରେ ଆରମ୍ଭ କରାଯାଏ।
ପୋଷ୍ଟ ସମୟ: ଡିସେମ୍ବର-୦୩-୨୦୨୨